病史资料
患者廖女士,47岁,2019年11月1日因突发意识障碍紧急送入湘鹤医院ICU抢救。患者既往有“高血压病”病史,未系统服药治疗;患者家属代诉于约6小时前患者突然出现意识障碍,呼之不应,无呕吐,无发热及抽搐,在家未做处理,症状不缓解,遂急呼“120”接入我院。
门诊CT示:右侧额叶及右侧基底节脑出血并破溃进入脑室系统(出血量约为66ML)。右侧颞叶沟回疝形成可能。急诊拟“脑出血”转入ICU重症监护室。
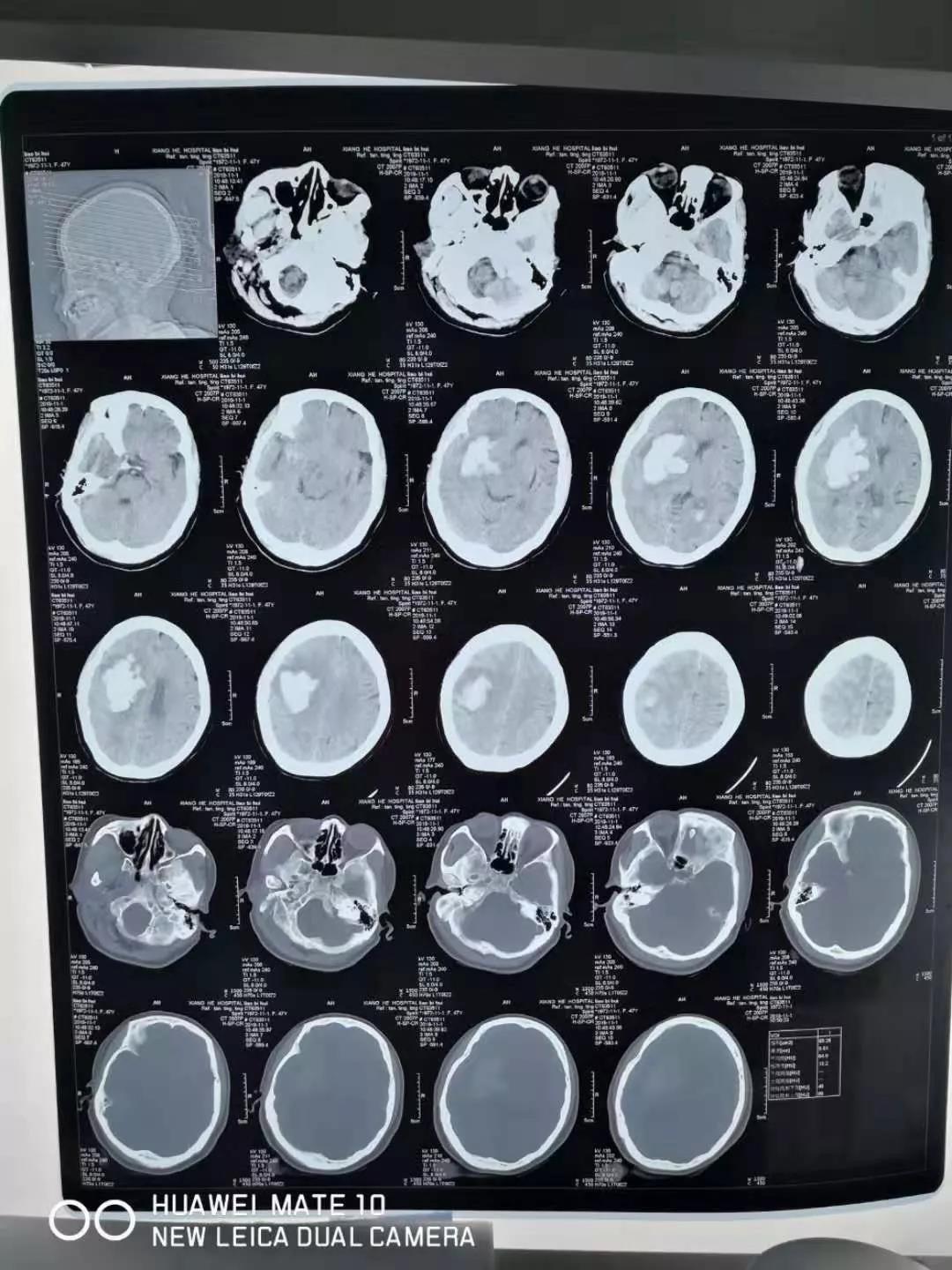 入院时的头部CT片
入院时的头部CT片
紧急组织多学科会诊,手术治疗
ICU陈伟丰主任,立即组织专家会诊,外一科(骨伤科、颅脑外科)简林忠科主任、谢伟超副主任医师迅速到场,患者病情危重,意识呈昏迷状态,左侧肢体已偏瘫,不能再耽误一分钟治疗时间,谢伟超副主任当即决定在ICU床旁,于局部浸润麻醉下行右侧基底节区颅内血肿钻孔引流术,并向患者家属交待病情的危重性,家属表示理解,支持同意立即手术治疗。
 手术后的头部CT片
手术后的头部CT片
术后谢伟超副主任医师连续一周每日给患者的脑室引流管行冲洗和注药治疗,颅内的血肿得以尽快消除,脱离危险,患者意识清楚,能说话、吃饭等,遂转康复科行康复治疗。由于多学科合作诊治,患者得到及时有效的抢救,受到患者家属的高度赞扬。
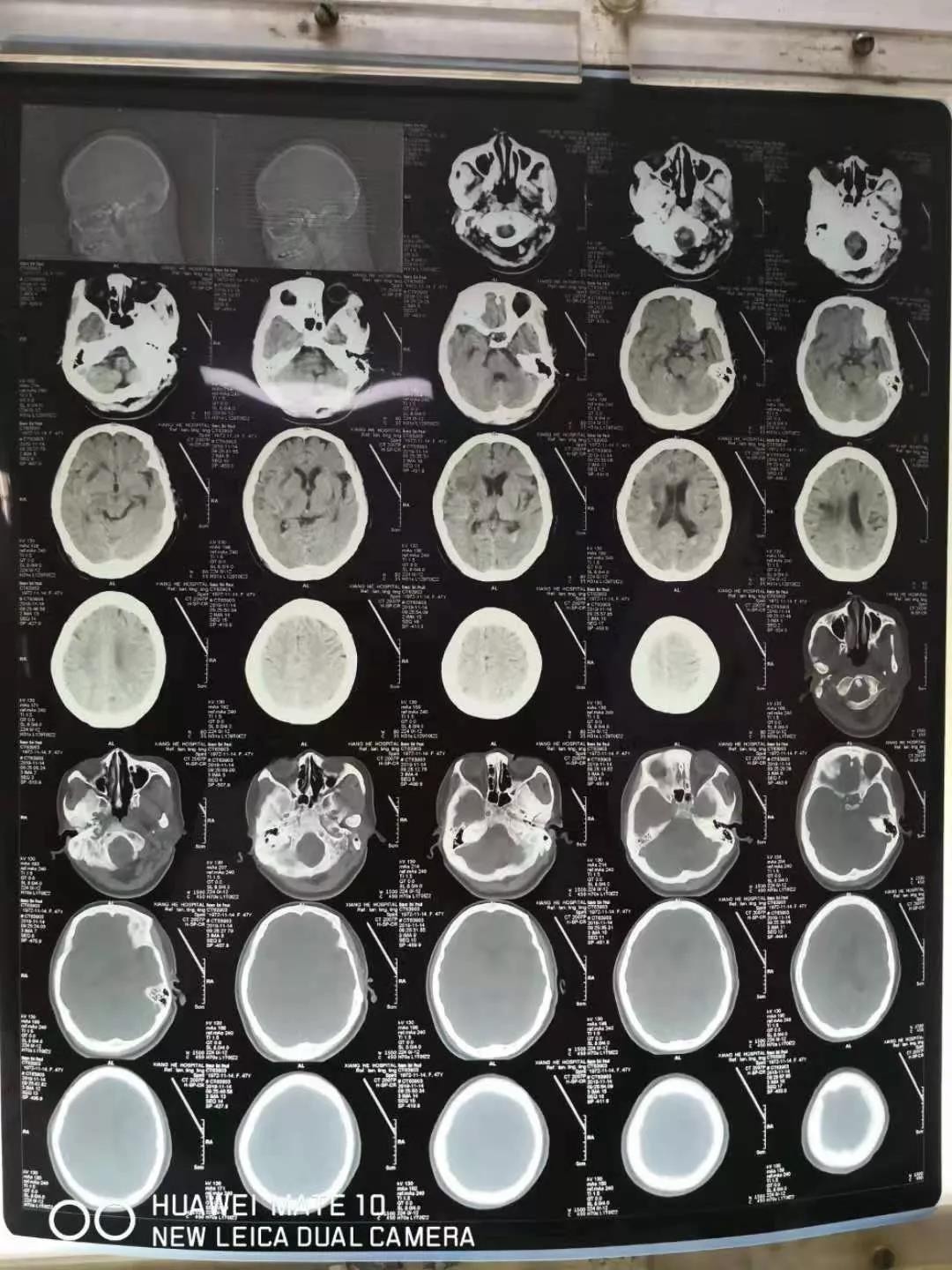 恢复一段时间后的头部CT片
恢复一段时间后的头部CT片
我院外一科针对急性重症颅脑损伤如急性硬膜外、硬膜下血肿,慢性硬膜下血肿、高血压引起的颅内血肿形成,采用微创钻孔引流术治疗,取得了很好的效果,曾多次进行此类手术,技术已相当成熟。
 多学科合作,患者欢喜
多学科合作,患者欢喜
理论依据
高血压脑出血的基本病理变化,除由于血肿急性膨胀引起脑疝和机械压迫导致的局部微血管缺血性痉挛、梗阻坏死外。还由于血肿分解产物的损害作用。使血肿组织周围脑组织由近及远发生水肿、变性、出血及坏死。临床研究表明,高血压脑出血一般在出血30min左右形成血肿,随后其周围的脑实质发生海绵样变,6h后,紧靠血肿的脑实质开始出现坏死、水肿。随时间的推移,坏死、水肿不断向周围脑实质扩展,压迫时间越长,周围脑组织不可逆的损害也越重越广。因此,在血肿造成这种不可逆损害之前,采取以最快速度,最小创伤,最可行的方法解除血肿压迫,使被挤压移位的部分脑组织得以及时复位,使脑组织继发性损害降低到最小程度。改善局部血液循环,保护有效的神经功能,提高抢救成功率,提高生存质量。
手术适应证
①基底节区出血>30mL,小脑出血>10mL。
②脑受压、中线结构明显移位。
③发病症状体征加重,昏迷程度加深。④神经功能障碍明显。
⑤对年龄较大、体质差、并发症多、合并有糖尿病、冠心病、肺部感染及肾功能不全的病人,手术必须慎重考虑。
⑥起病急,进展快。就诊时已深昏迷,不宜手术。
手术类型及方法
①去骨瓣减压血肿清除术。传统去骨瓣减压、减压窗足够大以保证充分减压。脑皮层造瘘,达血肿腔后血肿清除术,颞肌减压缝合。
②小骨窗微创开颅:骨窗不超过3cm,皮层切口<2cm进血肿腔清除血肿,彻底止血。
③脑室引流:经脑室额角穿刺引流术。
④锥颅血肿引流术、锥颅达血肿腔抽取血肿,留置引流管加尿激酶溶解引流。
高血压脑出血的治疗应当是根据不同的病情,选择最佳的手术方案,争取最佳的手术时间,同时应积极预防并发症的发生,提高治愈率,降低致残率和死亡率。